Welche Cholesterin-Laborwerte sind wirklich wichtig – und wie interpretiert man sie? Warum ein ausführliches Lipid-Profil mehr aussagt, als der Cholesterin-Wert.
Ist ein erhöhter Cholesterinwert Grund zur Besorgnis? Was genau wird da eigentlich gemessen? Was bedeuten die verschiedenen Werte in meinem Testergebnis?
Das Thema Cholesterin ist noch immer mit vielen Fragezeichen versehen, nicht zuletzt deshalb, weil sich auch die medizinische Perspektive auf das Thema immer wieder stark verändert hat. Wurde Cholesterin über viele Jahre beinahe wie eine giftige Substanz behandelt, verstehen wir die Bedeutung dieses wichtigen Stoffes heute weit besser und differenzierter. Auch die Laborwerte spiegeln dies wider und sind immer genauer und feiner geworden.
Fest steht heute: Der Gesamt-Cholesterin-Wert allein hat wenig Aussagekraft. Weder garantieren niedrige Werte ein gesundes Fettprofil, noch bedeuten erhöhte Werte zwingend ein Gesundheitsrisiko. Aller negativen Berichterstattung zum Trotz, ist es sogar immer noch sehr umstritten, ob hohe Cholesterinwerte wirklich eine ursächliche Verbindung zu Gefäßkrankheiten und Herz-Kreislauferkrankungen haben. [1, 2]
Neuere Forschungen zeigen sogar, dass es vermutlich eher eine U-förmige Beziehung gibt: Sowohl zu hohe als auch zu niedrige Cholesterin-Werte sind mit einem höheren Gesundheitsrisiko assoziiert.[1, 3, 4] Entsprechend kontrovers wird diskutiert, dass die Referenzwerte immer weiter gesenkt werden.
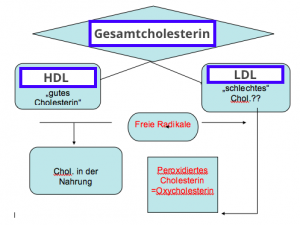
Oxidiertes Cholesterin ©Dr.V.Königswieser
Wichtig: Gesamt-Cholesterin ist ein wenig aussagekräftiger Wert. Leicht erhöhte Werte bedeuten nicht automatisch ein Gesundheitsrisiko.
Die erste Differenzierung der Cholesterin-Tests war die getrennte Betrachtung der Lipoproteine HDL und LDL. Entgegen landläufiger Meinung handelt es sich dabei nicht um Cholesterin, sondern um Transportproteine, welche Cholesterin transportieren. LDL-Cholesterin bezeichnet also Cholesterin, welches an das Transportmolekül LDL gebunden ist.
Die Bezeichnungen dieser Lipoproteine leiten sich von ihrer Dichte ab, wobei zwischen
Diese Transportproteine sind sozusagen das Taxi, in welches sich das Cholesterin setzt, um im Körper von einem Ort zum anderen zu gelangen. HDL nimmt dabei überschüssiges Cholesterin aus den Geweben auf und transportiert es zur Leber, während LDL, IDL und VLDL Cholesterin von der Leber zu den Geweben hin transportieren.

cholesterin barometer © Andrii Symonenko shutterstock
Aufgrund dieser Funktionen wird oft von HDL als dem „guten“ und LDL als dem „bösen“ Cholesterin gesprochen, da HDL überschüssiges Cholesterin aus dem Blut abtransportiert – und so der Bildung von arteriellen Plaques entgegenwirkt – während LDL das Cholesterin umgekehrt zu den Geweben hin transportiert. Ganz richtig ist eine Bezeichnung als „böse“ aber natürlich nicht, denn alle diese Lipoproteine erfüllen lebenswichtige Aufgaben.
Was vielmehr wichtig ist, ist das richtige Verhältnis dieser Transportmoleküle, dabei vor allem ein möglichst hoher Anteil von HDL.
Allerdings hat sich auch hier gezeigt, dass eine U-förmige Verbindung besteht und sowohl zu wenig als auch zuviel HDL schädlich ist.[5] „Je mehr HDL, desto besser“, ist also auch zu einfach gedacht. Vielmehr gilt es ein insgesamt moderates Gesamt-Cholesterin zu halten und darin ein gutes Verhältnis von HDL zu LDL zu wahren.
Die optimalen Verhältnisse sehen wir uns weiter unten noch genauer an, hier wollen wir zunächst festhalten:
So etwas wie „gutes“ oder „böses“ Cholesterin gibt es eigentlich gar nicht – nur unausgewogene Verhältnisse der Transportmoleküle.
Eine Bestimmung von Gesamt-Cholesterin, HDL und LDL ist der Standard der Cholesterin-Laboruntersuchungen und bleibt trotz vieler neuer und genauerer Marker die beste Option zur Einschätzung des generellen Gesundheitsrisikos.
So ganz falsch ist es dann aber doch nicht mit dem „bösen“ LDL. Um das zu verstehen, müssen wir aber nochmal etwas tiefer in die Materie schauen – denn auch das LDL lässt sich noch weiter unterteilen. Unterschieden und gemessen werden können:
LDL
Die „normalen“ LDL-Proteine
sdLDL (small dense LDL)
Ein sehr kleines, dichtes LDL
oxLDL
Oxidierte LDL-Moleküle
VLDL
LDL mit sehr geringer Dichte
Neuere Forschung zeigt, dass es vor allem das kleine, dichte sdLDL ist, das tatsächlich einen Risikofaktor für Arteriosklerose und die damit zusammenhängenden Krankheitsbilder darstellt.
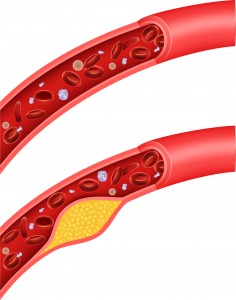
Arteriosklerose © Teguh Mujiono shutterstock
Das sdLDL hat einige Eigenschaften, die es besonders gefährlich machen
Im Gegensatz zum ebenfalls sehr kleinen HDL kann das sdLDL sich leichter in das innere von Arterienwänden und Makrophagen schmuggeln. Dort oxidiert es – die Fettanteile werden sozusagen ranzig – wodurch die Gefäße geschädigt werden. Nehmen Makrophagen (die Fresszellen des Immunsystems) übermäßig viel solch ranziges, oxidiertes LDL auf, zersetzen sich die Makrophagen zu so genannten Schaumzellen – die Grundlage für arterielles Plaque. Auf diese Weise kann besonders oxidiertes sdLDL zu einer Schädigung und Entzündung der Blutgefäße führen, wodurch schließlich Arteriosklerose entstehen kann.[6, 7]
Wodurch wird aber festgelegt, ob das LDL nun klein oder groß ist? Der offenbar wichtigste Faktor, der die LDL-Größe bestimmt, ist der Spiegel der Triglyzeride, die wir uns weiter unten noch genauer ansehen werden. Das vermehrte Auftreten von sdLDL wird fast ausschließlich bei einer Triglyzeridkonzentration von über 130 mg/dl beobachtet. Der Spiegel der Triglyceride gibt also schonmal einen Anhaltspunkt, wie viel sdLDL wahrscheinlich vorliegt, wenn auch nur als Tendenz.
Um das Risiko durch sdLDL wirklich genau einschätzen zu können, untersuchen neuere Bluttests nun auch das LDL nochmal genauer, wobei zwei Profile unterschieden werden.
Muster A – Mehr als 70% des LDL liegt als normales LDL vor
Muster B – Mehr als 30% sdLDL
Muster A birgt nur ein geringes Gesundheitsrisiko, Muster B hingegen ein recht starkes. Das bedeutet darum auch: Bei absolut identischen LDL-Werten kann so ein sehr unterschiedliches Risiko für Arteriosklerose, Herzerkrankungen und Schlaganfall vorliegen. Selbst der LDL-Wert alleine hat also auch nur eine bedingte Aussagekraft.
Eine Kontrolle des sdLDL zur weiteren Klärung ist angezeigt oder sinnvoll bei:
Da es vor allem das oxidierte LDL ist, welches die Schäden zu verursachen scheint, wird auch dieses heute direkt gemessen. Wie der Test auf sdLDL, ist auch oxLDL ein sehr akkurater Marker für das Risiko von Herz-Kreislauferkrankungen.[8–10] Trotzdem kommt beiden Tests in der Diagnose ein geringerer Stellenwert zu, da sich das generelle Gesundheitsrisiko ausreichend gut aus anderen Markern ableiten lässt.
Eine Kontrolle der oxLDL ist sinnvoll bei

cholesterin labor © Oskari Porkka shutterstock
Bis hierhin sollte klargeworden sein, dass es mit einer einfachen Messung des Gesamt-Cholesterin oder anderer Einzelwerte kaum getan ist. Gesundheitliche Schlüsse lassen sich erst aus einem detaillierteren Lipid-Profil ziehen.
Gute Werte wären dabei charakterisiert durch folgende Eckpunkte:
Wir werden uns die genauen Referenzwerte all dieser Tests weiter unten ansehen, erstmal sehen wir uns aber noch ein paar andere Marker an, die ebenfalls wichtige Informationen liefern können.
Die Erfahrung hat gezeigt, dass sich die Cholesterin-Laborwerte sehr viel besser interpretieren lassen, wenn man sie in Relation zu einigen weiteren Markern setzt, die eine bessere Beurteilung des Gesundheitsrisikos erlauben und damit eine wertvolle Ergänzung der gängigen Marker darstellen.
Zu den wichtigsten Markern gehören hier:
Was sind das nun wieder für Werte? Wem hier schon der Kopf schwirrt, der sei beruhigt – es ist gar nicht so kompliziert, wie es scheint.
Über die Nahrung aufgenommenes Fett, aber auch überschüssige Kalorien aus Kohlenhydraten werden vom Körper als Triglyceride transportiert und gespeichert. Triglyceride sind also eine Art Kalorien-Speicher, der sich am sichtbarsten in Form des Körperfetts zeigt, in welchem die Triglyceride zur späteren Verwendung „gelagert“ werden.
Hohe Triglycerid-Werte stellen einen eigenständigen Risikofaktor für Herz-Kreislauferkrankungen dar, sie gehen meist aber auch mit einer bedenklichen Verschiebung des Lipid-Profils einher. [11–13] Sie machen mehr oder weniger all das, was wir oben als gesundheitsschädlich definiert haben:
Triglyceride sind darum ein weiterer, sehr wichtiger Marker im Lipid-Profil. Hohe Triglycerid-Werte in einem Lipid Profil lassen darauf schließen, dass vermutlich viel sehr kleines und oxidiertes LDL vorliegt. Bei gleichzeitig leicht niedrigen HDL-Werten zeigt ein hoher Triglycerid-Spiegel ein deutlich erhöhtes Risiko für Gefäßerkrankungen an, auch wenn LDL gar nicht astronomisch erhöht ist.
Einige Therapeuten verwenden das Verhältnis von Triglyceriden zu HDL als weitere Messgröße, um das Lipidprofil besser einschätzen zu können.[14] In Studien konnte bewiesen werden, dass sich durch dieses Verhältnis sowohl eine Insulin-Resistenz, als auch die Partikelgröße der LDL mit einiger Genauigkeit vorhersagen lassen, ohne diese direkt messen zu müssen.[15, 16] Aber auch als einzelner Wert hat er eine starke Aussagekraft und erlaubt eine deutlich genauere Einschätzung des Gesamtrisikos.[17]
Umgekehrt bedeuten diese Zusammenhänge aber auch, dass eine Senkung des Triglycerid-Wertes meist zu einer Verbesserung aller anderen Werte des Lipid-Profils führt, sodass dieser Wert gerade auch in therapeutischer Hinsicht eine große Bedeutung hat. Triglyceride sind damit ein Wert, der unbedingt gemessen werden sollte.
LDL Test Cholesterin © Jarun Ontakrai shutterstock
Lipoprotein A gleicht in Funktion und Dichte etwa dem normalen LDL. Wie das LDL transportiert es Cholesterin und ist auch ungefähr genauso groß. Im Gegensatz zu LDL ist der Lipoprotein-A-Spiegel jedoch genetisch determiniert – er muss also nur einmal im Leben gemessen werden.
Hohe Lipoprotein-A-Werte bedeuten – besonders in Verbindung mit den bereits diskutierten Werten – ein erhöhtes Risiko für Herz- und Gefäßerkrankungen.
Gegen ein stark erhöhtes Lipoprotein A gibt es derzeit allerdings keine wirklich gut erprobte Therapie, denn der Lipoprotein-A-Spiegel wird weder durch die anderen Lipoproteine noch durch die Ernährung oder den Lebensstil beeinflusst.
Lipoprotein A ist damit ein Marker, der vor allem in Kombination wichtig werden kann: Bei erhöhtem Lipoprotein A sollten alle anderen Risikofaktoren maximal gesenkt werden.
Lipoprotein A sollte vor allem dann gemessen werden, wenn sich in der Familie viele Fälle von Arteriosklerose, Herzinfarkt oder Schlaganfällen häufen.
Jetzt wird es doch noch mal kurz etwas kompliziert, aber dann haben wir es fast geschafft. Lipoproteine wie HDL und LDL bestehen aus drei Teilen: 1) Einem Kern aus Triglyceriden oder Cholesterol-Estern und fettlöslichen Vitaminen, 2) einer Membran aus Phospholipiden und 3) einem Protein, das als Apolipoprotein bezeichnet wird und kleine Mengen freies Cholesterin bindet.
LDL und HDL haben dabei jeweils ein anderes Apolipoprotein: HDL beherbergt das Apolipoprotein-A (apoA) und LDL, IDL und VLDL das Apolipoprotein B (apoB).
Auch diese Apolipoproteine können direkt gemessen werden. Dadurch, dass apoB den Cholesterin-Transport von der Leber zu den Geweben charakterisiert und apoA den genau umgekehrten Weg, lässt sich durch das Verhältnis von apoB/apoA ein gutes allgemeines Bild der Cholesterin-Verteilung erlangen.[18]
Dieser Marker hat sich als sehr nützlich erwiesen und hat einen hohen prognostischen Wert.[19, 20] Er liefert jedoch sehr ähnliche Werte wie Verhältnisse, die sich aus Gesamt-Cholesterin, HDL und LDL errechnen lassen, so dass er trotz noch höherer Genauigkeit seltener verwendet wird.[21]
Gefäßkrankheiten gehen immer mit Entzündungen einher. Auch wenn derzeit noch diskutiert wird, wie genau die Kausalität zwischen Cholesterin, Entzündungen und den entstehenden Gefäß- und Herzerkrankungen ist, bleibt unstrittig, dass Entzündungen eine Rolle im Entstehungsprozess dieser Krankheiten spielen und das Maß der Entzündungen damit proportional zum Gesundheitsrisiko ist. Eine Messung der entzündlichen Prozesse erlaubt damit eine recht genaue Risikovorhersage.
Mit dem C-reaktiven Protein (CRP) hat man einen guten allgemeinen Marker entzündlicher Prozesse. Dieses Protein ist Teil des Immunsystems und bindet sich an Bakterien oder absterbende Zellen, damit diese von Fresszellen zerstört werden können. Bei allen Formen von Entzündungen steigt dieses Protein im Blut an und kann dort unkompliziert gemessen werden.
Einige Therapeuten halten den CRP-Wert für einen der wichtigsten Werte in Zusammenhang mit Cholesterin. Nur bei erhöhtem CRP-Wert sind hohe Cholesterin-Werte wirklich bedenklich, lautet hier die Argumentation. Tatsächlich zeigten einige Studien, dass CRP deutlich genauere Prognosen für zum Beispiel die koronare Herzkrankheit erlaubt, als die Cholesterin-Werte und selbst das Lipid-Profil.[22] Auch bei anderen Herz-Kreislauferkrankungen ist CRP ein deutlich genauerer Marker als LDL-Cholesterin. Selbst bei niedrigem LDL, kann hohes CRP solche Krankheiten zuverlässig voraussagen.[23]
HDL Test Cholesterin © Jarun Ontakrai shutterstock
Damit haben wir die wichtigsten Marker und ihre Zusammenhänge betrachtet und hoffentlich ein besseres Verständnis für ihre Bedeutung. Sehen wir uns nun also die genauen Grenzwerte für all diese Marker an – zunächst einzeln und dann auch in ihren Verhältnissen zueinander:
| Bezeichnung | Optimaler Wert |
| Gesamt-Cholesterin | 100-200 mg/dL |
| HDL | > 50 mg/dL |
| LDL | < 130 mg/dL |
| oxLDL | < 60 U/L |
| VLDL | < 40 mg/dL |
| Lipoprotein a | < 30 mg/dL |
| Triglyceride | < 150 mg/dL |
| C-reaktives Protein | < 1 mg/dL |
Wie oben besprochen, lassen sich diese Werte am besten dadurch interpretieren, dass man sie in ein Verhältnis zueinander setzt. Sehen wir uns darum also die wichtigsten dieser Verhältnisse an:
| Bezeichnung | Bedeutung | Zielwert |
| Non-HDL-Cholesterin | Das Gesamt-Cholesterin minus HDL-Cholesterin. Dieser Wert zeigt den kombinierten Spiegel von LDL-, VLDL- und IDL-Cholesterin. | < 130 mg/dL |
| Gesamt Cholesterin/HDL | Zeigt das Verhältnis des „guten“ HDL-Cholesterin zum Gesamt-Cholesterin | < 3.5 |
| Trigylceride/HDL | Zeigt das Verhältnis von Triglyceriden zu HDL an. Erlaubt ungefähre Vorhersage der LDL-Partikelgröße | < 2 |
| LDL/HDL | Zeigt das Verhältnis von LDL zu HDL. | < 3 |
| LDL/sdLDL | Verhältnis des normalen zum verkleinerten LDL | Muster A (mehr als 70% normales LDL) |
| ApoB/ApoA-I | Verhältnis von HDL zu allen anderen Lipoproteinen | < 0.7 |
Anmerkung: Bei solchen Verhältnissen ist natürlich zu beachten, sie im Kontext der absoluten Werte zu interpretieren. Ein LDL zu HDL Verhältnis von 150/50 und von 600/200 ergibt jeweils 3, jedoch sind die Werte im letzten Beispiel absolut gesehen natürlich zu hoch.

cholesterin tests © Room’s Studio shutterstock
So viele Werte und Zahlen!
Welche Tests sind nun wirklich wichtig?
Wie wir gesehen haben, erlauben vor allem diese vier Größen und ihre Verhältnisse eine gute allgemeine Einschätzung:
Diese vier Werte sind darum der allgemeine Standard und sollten immer gemessen werden. Das C-reaktive Protein kann ohne großen Mehraufwand, preisgünstig mitgemessen werden.
Der Test auf sdLDL und exotischere Tests wie das ApoB/ApoA-Verhältnis haben zwar eine hohe Aussagkraft, stehen aber eher an zweiter Stelle. Auch das oxidierte LDL ist trotz seines prognostischen Wertes für die Therapie eine sekundäre Größe. Diese Marker sind eher zusätzliche Messgrößen und werden wichtig bei Risikogruppen oder zur genaueren Einschätzung, wenn die Werte der oben genannten Marker grenzwertig oder uneindeutig sind. Sie sind außerdem sinnvoll, um den Erfolg einer Therapie quantifizieren zu können.
In den nächsten Artikeln dieser Serie sehen wir uns an, was bei erhöhten Cholesterinwerten zu tun ist.
Bildnachweis Slider Beitragsbilder:
cholesterin HDL LDL © dDara shutterstock
Arteriosklerose © Teguh Mujiono shutterstock
cholesterin tests © 2 Room’s Studio shutterstock
cholesterin labor 1 © Oskari Porkka shutterstock
Weitere Blogbeiträge:
© Dr. Veronika Königswieser